国家卫生健康委的数据显示,春节期间因酒精相关问题就医的人数比平时增加40%以上,其中急性酒精中毒占比超过60%,而在这些患者中,又有近15%会伴发各种严重的并发症。

1、酒精如何悄然侵蚀你的生命防线?
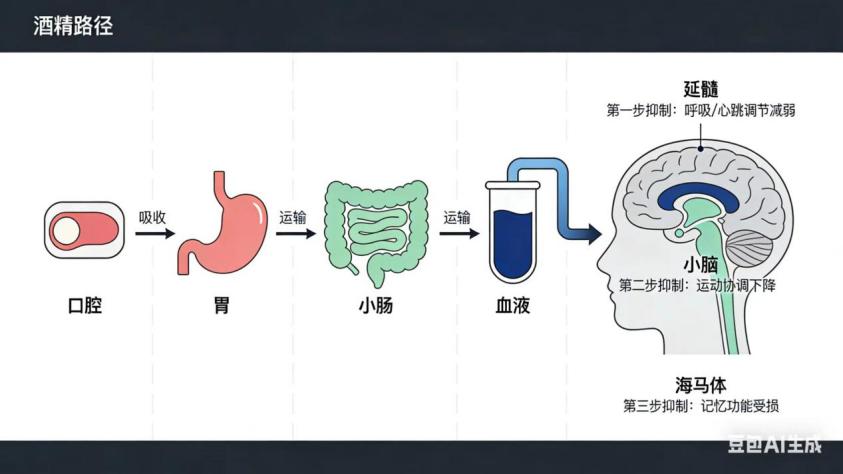
许多人以为,醉酒只是暂时的意识模糊,睡一觉就好。事实远非如此简单。当你举起酒杯,酒精从口腔进入体内,大约20%在胃部被直接吸收,其余进入小肠被迅速吸收进入血液。这些酒精分子随血液流遍全身,它们能轻易穿过血脑屏障,直接作用于中枢神经系统,抑制大脑功能。
最初,酒精似乎带来愉悦感,这是因为低浓度酒精会抑制大脑中负责控制冲动的区域,让人感到放松和欣快。但随着酒精浓度升高,它会进一步抑制大脑的其他功能区域——首先是影响判断力和协调能力的小脑,接着是负责记忆形成的海马体,最终可能到达控制呼吸和心跳的延髓。
2、我们按血液酒精浓度(BAC)将急性酒精中毒分为四级:
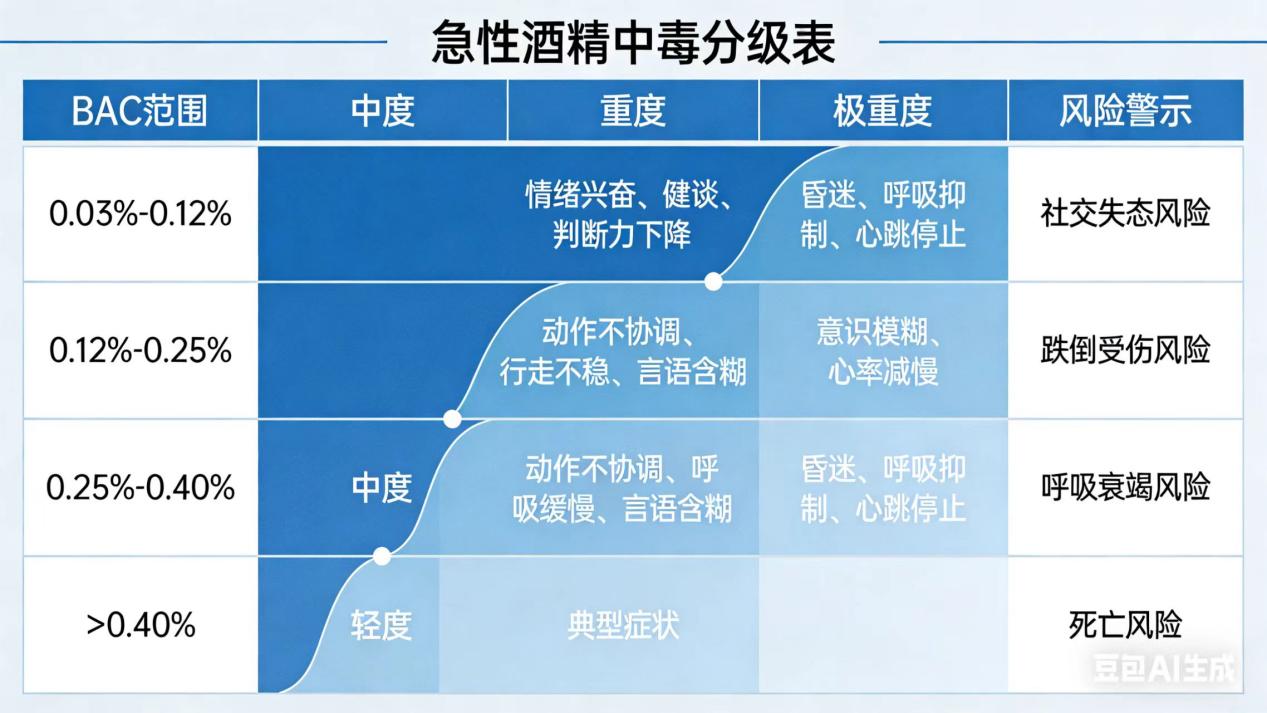
轻度中毒(兴奋期,BAC: 0.05%-0.15%):言语增多、情绪激动、反应迟钝;
中度中毒(共济失调期,BAC: 0.15%-0.30%):步态不稳、言语含糊、恶心呕吐;
重度中毒(昏睡期,BAC: 0.30%-0.45%):意识不清、体温下降、呼吸缓慢;
极重度中毒(昏迷期,BAC>0.45%):深度昏迷、呼吸循环衰竭,可致死亡
可怕的是,个体对酒精的耐受度差异极大,同一个人的酒量也会因疲劳、情绪、疾病状态而变化。今晚能喝半斤白酒的人,明晚可能三两就倒下。而那些隐藏在“好酒量”背后的身体损伤,往往在急诊检查时才暴露无遗。
3、急诊室里的春节“醉酒众生相”
春节期间,我们遇到的醉酒患者类型多样,但有几类情况尤其危险:
(1)混合饮酒导致的危重症:不同类型的酒混合饮用,比如啤酒、红酒和白酒混合引用,酒精吸收速度会加快,多种添加剂混合可能产生协同毒性作用。
(2)服药期间饮酒的“双毒效应”:酒精与许多药物会产生相互作用,尤其是头孢类抗生素(导致“双硫仑样反应”)、镇静催眠药、降糖药和止痛药。
(3)基础疾病患者的“危险游戏”:酒精可使血压短时间内急剧升高,对有高血压、脑血管疾病基础的患者来说,每一口酒都可能成为“压垮骆驼的最后一根稻草”。
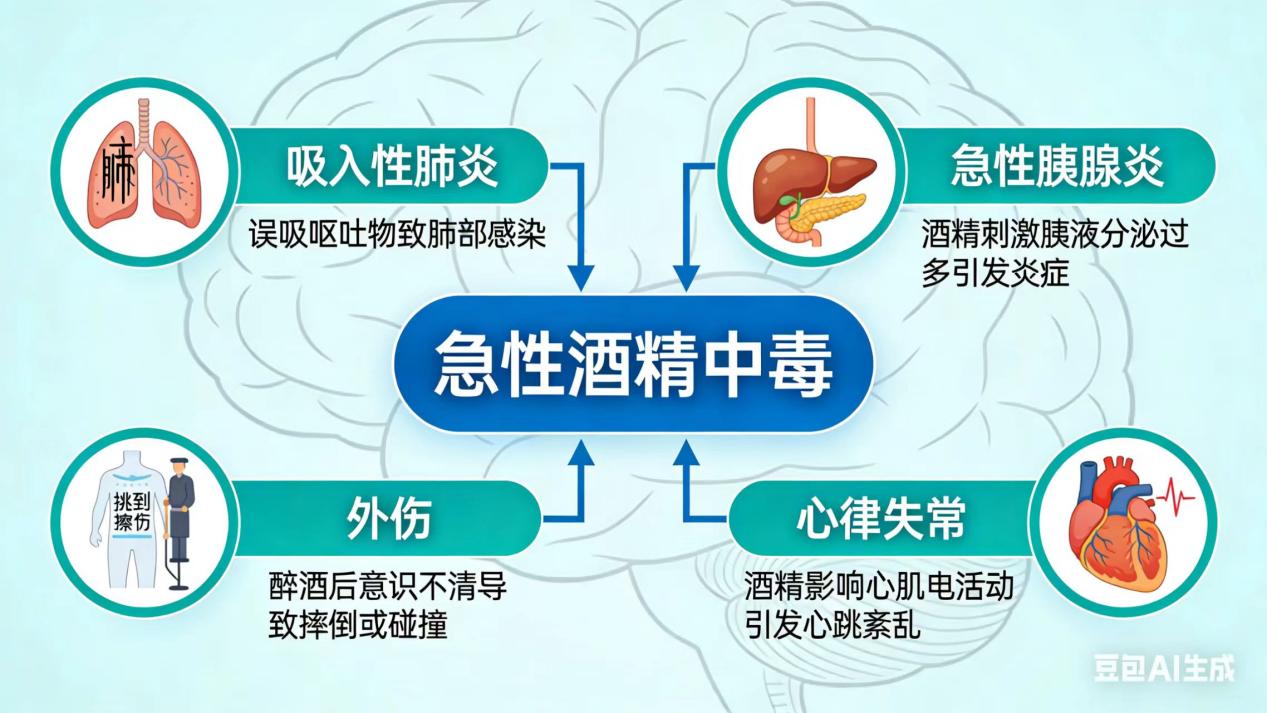
根据我院急诊科统计,春节期间收治的醉酒患者中,约30%伴有不同程度的并发症,包括但不限于:吸入性肺炎(因呕吐物误吸)、急性胰腺炎、急性胃黏膜病变、心律失常、低体温、外伤等。更令人担忧的是,约5%的醉酒患者可能发生意外伤害,从简单的软组织挫伤到危及生命的颅脑损伤或内脏破裂。
4、当“解酒偏方”成为“致命帮手”
“护士,我给他喝了很多浓茶解酒。”
“我们试着让他吐出来会不会好点?”
“让他睡一觉,明天就好了吧?”
在急诊室,我们几乎每天都能听到家属或朋友这样的“急救措施”。然而,许多民间流传的“解酒良方”不仅无效,甚至可能加重病情:
误区一:浓茶、咖啡解酒——酒精和咖啡因都会使心跳加快,加重心脏负担;茶碱的利尿作用可能加速脱水,使血液酒精浓度相对升高。事实上,没有任何饮料能加速酒精代谢,时间才是唯一可靠的“解酒药”。
误区二:催吐防醉——人为催吐易引起贲门撕裂,导致消化道出血;在意识不清状态下催吐,呕吐物误吸风险极高,可能瞬间致命。
误区三:冷水浴提神——酒精使血管扩张,散热加快,此时冷水刺激可能导致血管突然收缩,血压急剧升高,增加心脑血管意外风险。
误区四:服用非处方解酒药——市面上大多数解酒药主要成分为维生素、氨基酸或草药提取物,可能对缓解部分症状有帮助,但无法降低血液酒精浓度,更不能预防酒精中毒。
更危险的是让醉酒者“独自睡觉观察”。醉酒后呕吐物误吸是导致死亡的最常见原因之一,而家人因“让他好好休息”而错过观察,常常导致悲剧发生。
5、如果你的家人朋友喝醉了,正确的做法是什么?
作为一名急诊科护士长,我根据多年临床经验,总结出一套家庭醉酒处理指南:
第一步:立即停止饮酒——不要相信“再喝点透一透就好了”,这是最危险的误区之一。
第二步:安全评估——检查意识状态、呼吸、脉搏。如果出现以下任何一项,请立即拨打120急救电话:
· 意识丧失或对刺激反应微弱;
· 呼吸缓慢(每分钟少于8次)或不规则;
· 皮肤湿冷、面色苍白;
· 抽搐发作;
· 呕吐物中带血或咖啡渣样物质。
第三步:采取安全体位——如果意识尚存,但已明显醉酒,应让患者保持侧卧位(恢复体位),头部稍后仰,这样即使呕吐也能保持呼吸道通畅。绝对不要仰卧位,这是预防误吸的关键。
第四步:有限度地补充水分——如果患者能够配合吞咽,可以小口喂服温水,但不要强迫。避免使用任何含咖啡因或碳酸的饮料。
第五步:持续监测——每15分钟检查一次呼吸、意识和皮肤温度。即使看起来“睡着了”,也需要持续观察至少6小时。
第六步:保暖但不过热——酒精使血管扩张,散热加快,易导致低体温。可覆盖薄毯保暖,但避免使用电热毯或过热的热水袋,以免烫伤或加剧脱水。
在急诊科,我们对急性酒精中毒的处理遵循标准流程:首先是彻底评估气道、呼吸和循环(ABC原则);必要时进行气道保护;建立静脉通路纠正脱水和电解质紊乱;严重病例可能需要血液透析加速酒精清除;同时密切监测并发症的发生。
不只是醉酒:酒精带来的“连锁伤害”
许多人不知道的是,即使没有达到急性酒精中毒的程度,饮酒也可能在春节期间引发一系列“连锁反应”,加重急诊科负担:
酒后外伤:我院去年春节期间统计显示,38%的外伤患者事发前曾饮酒。酒精影响平衡和判断能力,走路摔伤、车祸、打架等风险显著增加。
诱发基础疾病急性发作:对高血压、糖尿病、冠心病患者,饮酒可能成为疾病急性发作的诱因。
药物与酒精相互作用:除了前面提到的“双硫仑样反应”,酒精还会增强镇静剂、抗抑郁药的效果,增加意外风险。
行为风险:酒精降低抑制力,可能导致危险行为,如尝试危险驾驶、与他人冲突等。
7、春节饮酒的“安全红线”
作为医护人员,我们理解春节团聚时饮酒的文化意义,不主张绝对禁酒,但强烈建议遵循以下“安全红线”:

量力而行:男性每日纯酒精摄入不超过25克(约啤酒750ml/葡萄酒250ml/38度白酒75ml),女性不超过15克。
慢饮缓酌:每小时饮酒不超过一个“标准饮酒单位”(约10克纯酒精),给肝脏足够时间代谢。
不空腹饮酒:饮酒前先吃些食物,尤其是富含蛋白质和脂肪的食物,可以延缓酒精吸收。
避免混饮:不同类型酒类混饮会加快酒精吸收速度。
服药期间绝对禁酒:不仅是头孢类药物,绝大多数处方药与非处方药都不宜与酒精同服。
设计“不饮酒”的聚会方案:可以准备无酒精饮品,或设计不依赖酒精的娱乐活动。
指定“安全驾驶员”:聚会前明确指定完全不饮酒的人负责驾车,或提前预约代驾。
最重要的是培养一种观念:真正的关心不是劝酒,而是适可而止;真正的友谊不是干杯到底,而是送你安全回家。
春节是团圆,是温暖,是延续千年的文化传承。健康不会因为节日而休假,生命不会因为欢庆而暂停脆弱。让我们用理性的选择,守护这份来之不易的团圆,最珍贵的年味,不是酒精带来的短暂欢愉,而是清醒相守的每时每刻。
